テーマ:『ワイヤー矯正とアライナー矯正では歯根吸収の差があるのか』
当院ではアライナー矯正に力をいれています。
スタッフ間での知識向上させ、患者さんにより分かりやすく説明ができるようにリスクのひとつである歯根吸収について理解を深める為、以下の論文を選択しました。
Orthodontic aligners and root resorption:A systematic review
Gouttieres orthodontiques et resorptionradiculaire : revue systematique
Rajae ELHADDAOUI*, Halima Saadia QORAICH, Loubna BAHIJE, Fatima ZAOUI
Service d’orthopedie dento-faciale, faculte de medecine dentaire, Mohammed V University,
avenue Allal el Fassi, rue Mohammed Jazouli, cite Al Irfane, BP 6212, Rabat, Morocco
Available online: 26 January 2017 / Disponible en ligne : 26 janvier 2017
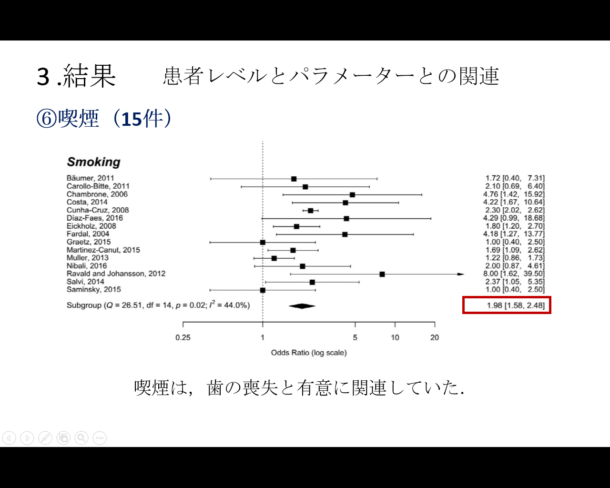
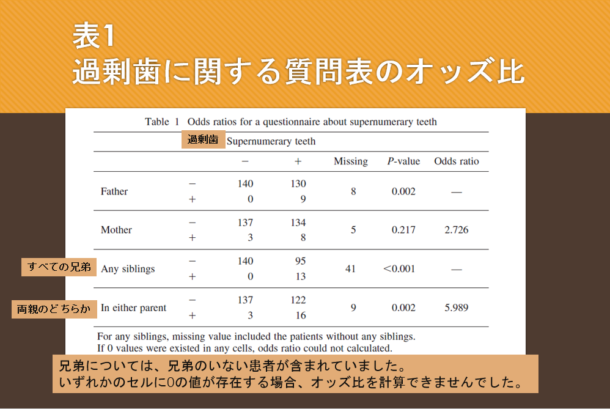
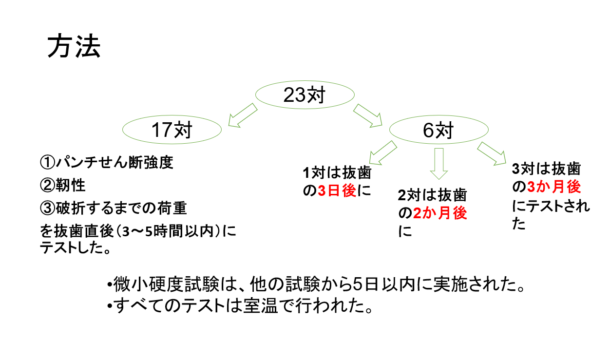
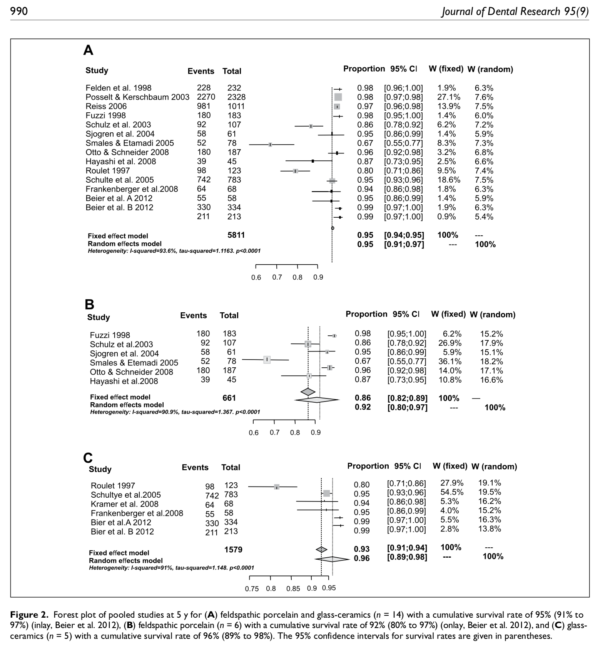
3つの研究が取り上げられています。
1.アライナーを使用した治療後の根吸収率と重症度の評価
2.重い力(225g)と軽い力(25g)を使用して抜歯した臼歯の根吸収の発生率と比較
3.固定器具とアライナーを使用した根吸収の発生率と重症度の比較
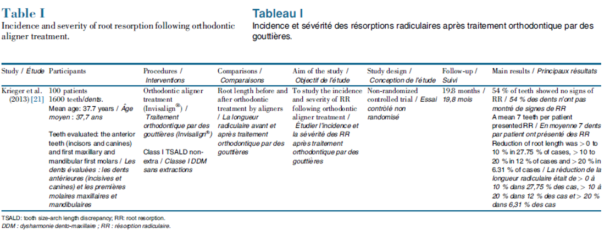
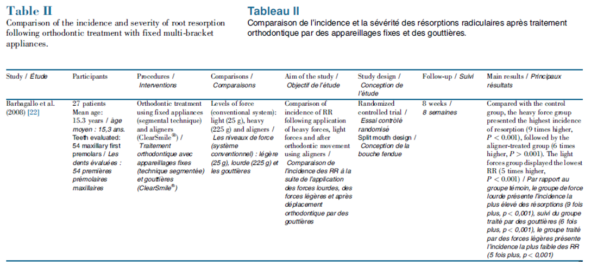
結論としては、アライナーが矯正治療後に根の吸収を引き起こす可能性があることを示した。
ただし、吸収率の発生と重症度は固定器具での矯正で報告された結果と比較して低くなっている。
とのことでした。
この内容を踏まえ、日々の診療で説明の中にうまく取り込めたらよいと思いました。
まだまだ、知識不足な部分もありますので、EBMを通して今後も診療に役立つ情報を皆で共有していくことの重要性を改めて感じました。
麻生歯科クリニック 歯科衛生士:杉山








 ASO KIDS DENTAL PARK 歯科衛生士 鈴木
ASO KIDS DENTAL PARK 歯科衛生士 鈴木